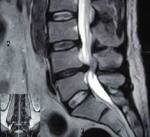
 L’ernia del disco è una malattia frequente della colonna vertebrale. Consiste nella rottura di un disco intervertebrale e nella conseguente sporgenza di una parte dei suo nucleo polposo.
L’ernia del disco è una malattia frequente della colonna vertebrale. Consiste nella rottura di un disco intervertebrale e nella conseguente sporgenza di una parte dei suo nucleo polposo.
Tale ernia può comprimere la radice nervosa che emerge a tale livello provocando dolore che, talvolta risulta invalidante, e che è denominato sciatalgia o sciatica.
Quasi sempre l’alterazione coinvolge la parte bassa della schiena, ma può verificarsi in qualsiasi punto del tronco oppure del collo. Quando è nella
parte bassa provoca dolore lombare e sciatica, se viene compressa la radice del nervo sciatico, ed è t alvolta accompagnata da torpore e formicolio.
La prolungata compressione del nervo sciatico può anche portare a indebolimento dei muscoli della gamba.
Invece, se l’ernia coinvolge un disco della colonna vertebrale cervicale, causa dolore al collo, rigidità e, se viene compressa la radice di un nervo del braccio, intorpidimento e indebolimento dell’arto e della mano.
Talvolta l’ernia discale può essere provocata da uno sforzo inconsulto, come per esempio sollevare un grosso peso o girarsi di scatto e con violenza.
Di solito, però, si sviluppa gradualmente in seguito a una degenerazione dei
dischi dovuta all’invecchiamento. L’età più soggetta alla malattia è compresa
tra i 30 e i 40 anni: infatti, dopo i 30 anni i dischi cominciano a perdere
elasticità disidratandosi, e dopo i 40 si irrigidiscono formando tutto attorno
del tessuto fibroso. In ogni caso, l’ernia dei disco è un po’ più frequente
negli uomini e in particolare in coloro che fanno una vita sedentaria.
Nella maggior parte dei casi il dolore che ne consegue può essere
contingentemente eliminato con un trattamento medico (riposo a letto su
materasso rigido, analgesici, corsetto di sostegno, ginnastica), ma tende a
ricomparire.
Un’alternativa, specialmente quando vi è una riduzione accentuata della
funzionalità muscolare, finora è stata la chirurgia tradizionale con tutti i
problemi relativi: intervento notevolmente traumatico con grosse incisioni
cutanee, anestesia generale, degenza post-operatoria, rischio chirurgico.
Soprattutto, però, l’intervento ha dei grossi limiti di efficacia: da una parte, riduce la funzionalità della colonna vertebrale e, dall’altra, determina un sovraccarico sulle faccette articolari posteriori. E quindi prevede immobilizzazione, l’uso di busti e corsetti e può provocare aderenze
cicatriziali”.
La conseguenza della minore mobilità spinale sarà che le vertebre
contigue coinvolte nell’intervento saranno sottoposte a una maggiore
sollecitazione meccanica: e così saranno rese più facili le recidive di ernia
discale negli spazi vicini al punto dell’intervento chirurgico. Dal canto suo,
la maggior pressione effettuata sulle faccette articolari potrà provocare in
futuro una dolorosa degenerazione artrosica delle stesse faccette.
Trattamento dell’ernia discale
Trattamento conservativo fisiatrico e farmacologico:
offre sollievo alla maggioranza dei pazienti affetti da una
radicolopatia d’origine discale, ma quei casi in cui il dolore resta
incontrollabile e si associa a segni di disfunzione neurologica necessitano di
una azione chirurgica diretta sul meccanismo patogenetico del conflitto
disco-radicolare.
Trattamento chirurgico dell’ernia discale:
va eseguito solo quando le procedure mediche e fisiche conservative
abbiano dimostrato la impossibilità di offrire successo stabile.
Il trattamento neurochirurgico comprende:
1- classico trattamento chirurgico di microdiscectomia (a cielo aperto)
Vantaggi: asportazione dell’erniazione e svuotamento dello spazio discale in visione diretta della radice nervosa. Nel giovane, senza problemi di artrosi o scoliosi con solo un’ernia estrusa, il trattamento è l’ideale per risolvere definitivamente la compressione acuta.
2- tecniche percutanee:
– nucleoaspirazione mediante penetrazione laterale del disco con una sonda che “trivella” il contenuto discale, senza interferire con l’area dei fasci nervosi.
– discectomia endoscopica mediante penetrazione laterale del disco con
una sonda attraverso la quale vengono utilizzati strumenti analoghi a quelli
della chirurgia a cielo aperto, per così dire miniaturizzati, e in visione
endoscopica con telecamera. L’area dei fasci nervosi non viene coinvolta, la
ferita è di solo 1 cm.
– discectomia endoscopica mediante penetrazione posteriore mediana,
attraverso il canale vertebrale, con visione endoscopica con telecamera.
Tecnica del tutto analoga alla microdiscectomia classica ma in dimensioni
ridotte. Questa tecnica offre anche il vantaggio di evitare lo scollamento dei
muscoli paravertebrali dalla colonna.
– discolisi chimica mediante iniezione dell’enzima chimopapaina
direttamente nel disco utilizzando la penetrazione laterale.
– discolisi chimica mediante iniezione di 0203, per la stessa via.
La microdiscectomia permette di accedere al disco senza causare problemi al delicato equilibrio della colonna vertebrale, che con la sua enorme flessibilità ha la capacità di reggere pesi considerevolissimi, e resistere negli anni a sollecitazioni meccaniche e a distorsioni continue. Però in molti casi, oggi ben studiati con la TAC e la RM, si è potuto verificare che l’intervento può essere una scelta troppo pesante rispetto alle reali necessità del paziente, o può addirittura aprire la porta a problematiche nuove, soprattutto per l’inevitabile processo cicatriziale che esso scatena. Ecco perchè negli ultimi decenni molti sforzi sono stati compiuti per sviluppare nuove tecniche, meno invasive e demolitive per la colonna vertebrale, e meno rischiose per le strutture nervose. Nell’ambito del trattamento chirurgico delle ernie discali lombari negli ultimi anni si è dato largo spazio alle tecniche percutanee mini-invasive, siano esse considerate l’ultimo stadio della terapia conservativa o un’alternativa alla chirurgia tradizionale.
L’introduzione di queste tecniche percutanee si iscrive nella generale
tendenza a preferire metodi meno aggressivi rispetto alla chirurgia
convenzionale, classica o microchirurgica.
Da anni abbiamo la possibilità di pungere lateralmente il disco patologico, e rimuoverlo o aspirarlo, o iniettarvi una sostanza che abbia la capacità di modificare i tessuti.
La novità è l’iniezione intradiscale di Ozono per il trattamento delle ernie discali.
Secondo le caratteristiche dell’ernia discale la terapia si articola in due parti:
1- una serie di punture ai lati della
colonna vertebrale, punture ambulatoriali in numero da 10 a 15, secondo la
situazione:
– questa puntura si può fare ogni 3 o 6 giorni,
– è poco dolorosa,
– consente completa libertà di movimenti subito dopo,
– non ha alcun effetto collaterale o negativo
2- Una iniezione direttamente nel disco
patologico:
il disco viene punto con ago cannula sottile, come una normale puntura.
Si inietta questa miscela di gas che ha effetto di accelerare il processo di degenerazione discale e di ridimensionarne il volume, e quindi la compressione sulla radice nervosa.
Contemporaneo è un effetto ossigenante e vasoattivo sulla radice del nervo.
La metodica evita:
– l’anestesia generale,
– la ferita cutanea,
– la demolizione ossea nella colonna,
– i giorni di immobilizzazione,
– busti e corsetti postoperatori,
– i processi aderenziali cicatriziali,
– ogni possibile complicanza che può derivare dalla chirurgia
tradizionale.
La procedura è:
– anestesia locale della pelle e della muscolatura paravertebrale,
– nessuna ferita chirurgica, ma solo una puntura diretta al disco,
– introduzione della miscela di gas Ossigeno-Ozono,
– questa puntura richiede attrezzatura di Sala Operatoria,
– richiede 1 o 2 giorni di ricovero,
– richiede poi 4-5 giorni di riposo, senza sforzi fisici, solo con qualche passeggiata
Questa metodica chirurgica mininvasiva non si applica a tutte le ernie
discali lombari: occorre che non vi sia una rottura del ligamento, che non vi
sia un frammento discale completamente fuoriuscito nel canale vertebrale,
andando a comprimere violentemente le radici nervose: in questo caso si potrà solo ricorrere alla microneurochirurgia classica, con l’anestesia generale e l’inevitabile “apertura” della schiena.
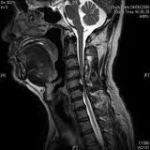 Le condizioni degenerative della colonna vertebrale, come l’ernia del disco, sono parte del normale processo di invecchiamento che può causare dolore a livello del collo e della schiena e altri sintomi. In caso di ernia discale, i sintomi possono essere alleviati grazie a cure conservative come l’esercizio fisico, l’assunzione di farmaci o altre soluzioni di carattere non chirurgico. Nel caso in cui le cure conservative non siano efficaci, il medico può suggerire un approccio chirurgico come soluzione alternativa. Tra le opzioni chirurgiche vi sono la sostituzione discale artificiale, la stabilizzazione dinamica o la fusione spinale.
Le condizioni degenerative della colonna vertebrale, come l’ernia del disco, sono parte del normale processo di invecchiamento che può causare dolore a livello del collo e della schiena e altri sintomi. In caso di ernia discale, i sintomi possono essere alleviati grazie a cure conservative come l’esercizio fisico, l’assunzione di farmaci o altre soluzioni di carattere non chirurgico. Nel caso in cui le cure conservative non siano efficaci, il medico può suggerire un approccio chirurgico come soluzione alternativa. Tra le opzioni chirurgiche vi sono la sostituzione discale artificiale, la stabilizzazione dinamica o la fusione spinale.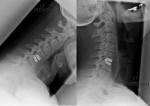
 L’ernia del disco è una malattia frequente della colonna vertebrale. Consiste nella rottura di un disco intervertebrale e nella conseguente sporgenza di una parte dei suo nucleo polposo.
L’ernia del disco è una malattia frequente della colonna vertebrale. Consiste nella rottura di un disco intervertebrale e nella conseguente sporgenza di una parte dei suo nucleo polposo.